Родовое отделение

- Попова Татьяна Николаевна
- Стаж работы с 01.07.2002 г. Врач акушер-гинеколог
- Заведующий родовым отделением с 19.08.2013 г.
- Высшая квалификационная категория "Акушерство и гинекология"
- Благодарность МЗ РК 2016г., Почетная грамота МЗ РК 2020г.
-
Лучший врач-акушер гинеколог Всероссийского конкурса профессионального мастерства 2022 г.
Лауреат XI Национальной премии «Репродуктивное завтра России» в номинации «Добрые руки» 2023 г.
Родовое отделение КРПЦ - одно из самых больших в структуре учреждения. В нём работают 3 врача и 24 акушерки, 6 операционных медсестер, отделение всегда отличалось организованностью и сплоченностью. Ежегодно через отделение проходит от 2500 до 2800 пациенток (ежемесячно 220 – 250 родов). Отделение ориентировано на приём рожениц из районов республики и городских женщин по установленным «дежурным» дням. С момента вступления в силу закона о родовых сертификатах, процент городских рожениц увеличился. В настоящее время любая женщина, имеющая на руках медицинский полис и родовый сертификат, может получить квалифицированную помощь в родовом отделении КРПЦ. Помощь оказывается круглосуточно бригадой высококвалифицированных врачей, куда входят акушеры-гинекологи, анестезиологи, неонатологи, владеющие всеми видами оказания экстренной помощи. За последние годы в отделении внедрено:
- Консервативное ведение родов с преждевременным отхождением вод при доношенной и недоношенной беременности
- Амниоинфузия при критическом маловодии
- Диагностика состояния плода инвазивными методами (прямая ЭКГ плода, определение кислотно-основного состояния крови плода в родах)
- Внедрены клинические протоколы нормальных и осложненных родов
- Ведение самостоятельных родов с рубцом на матке
- Применение аргоноплазменной коагуляции при проведении хирургических вмешательств в родах
- Внедрены кровесберегающие технологии (аппаратная реинфузия крови, аутоплазмадонорство), эфферентные методы лечения
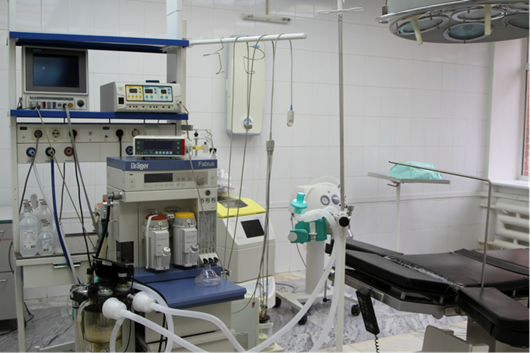
Врачебный состав: заведующая отделения - Татьяна Николаевна Попова (высшая квалификационная категория), врач-ординатор, врач РКЦ Зоткин Игорь Игоревич (высшая квалификационная категория), третий врач ротируется из других отделений один раз в 2-3 года для повышения квалификации, освоения новых методик ведения родов. Расположено отделение на 3 этаже, включает в себя 8 индивидуальных родильных залов. В каждом родзале для немедленного вызова дежурной анестезиолого-реанимационной бригады смонтирована система экстренного оповещения о пациенте. Операционный блок располагается в отделении, что позволяет максимально быстро оказывать хирургическую помощь в экстренных ситуациях. Все родильные залы полностью оснащены необходимым лечебно-диагностическим оборудованием, два родзала оборудованы ванной-джакузи и душевой кабиной. Роды ведутся в индивидуальных родильных залах, где роженица находится под непрерывным контролем врача и акушерки, приветствуется присутствие близкого человека на родах. Для каждой женщины в родах используются индивидуальные наборы медицинских инструментов и одноразовые стерильные комплекты белья. Каждый родзал оснащен современной аппаратурой для непрерывного мониторного наблюдения за состоянием матери и плода, сократительной деятельностью матки, а также оборудован системой подачи медицинских газов, системой точного микроструйного дозирования лекарственных средств, что позволяет подобрать индивидуально необходимую дозировку препарата, вводить его в непрерывном режиме без вреда для состояния женщины и плода. Каждый родильный зал оборудован реанимационными системами для новорожденных для оказания экстренной помощи ребенку непосредственно в первые секунды после рождения.
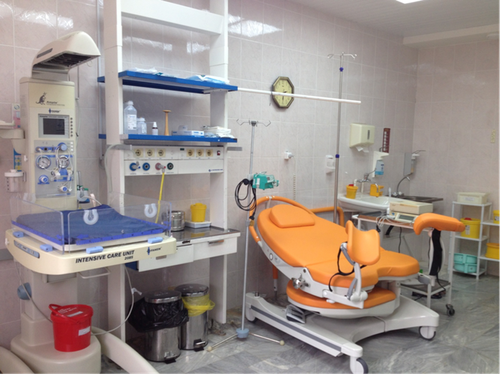
Каждый родзал оснащен аппаратом КТГ для мониторинга состояния плода в родах, имеется фетальный монитор с беспроводными датчиками контроля сердцебиения плода и маточной активности, что обеспечивает свободу перемещения женщины во время схваток и дает расширенный выбор позиции роженице во время потуг. Также в родильном отделении имеются три аппарата STAN. При использовании методики STAN-анализа спиральный электрод устанавливается подкожно на головку плода, при этом осуществляется прямая регистрация сердечной деятельности плода в родах, параллельно программа автоматически анализирует полученные данные электрокардиограммы плода. Применение методики STAN-анализа позволяет врачу выбрать оптимальную тактику ведения родов. Преимущества данного метода: повышение точности диагностики в случаях повышенного риска развития гипоксии у плода в родах, хорошее качество записи сердечной деятельности плода у женщин с выраженным ожирением, активное поведение роженицы при необходимости проведения непрерывного мониторинга за состоянием плода.
Для дополнительной оценки состояния плода в родах применяется методика определения лактата в крови из предлежащей головки плода. Данная методика позволяет более точно оценить состояние плода в родах, выбрать правильный и своевременный метод родоразрешения. Применение методики STAN-анализа и лактат-метрии из головки плода в родах в течение последних лет позволило в перинатальном центре снизить процент детей, рожденных с гипоксией.
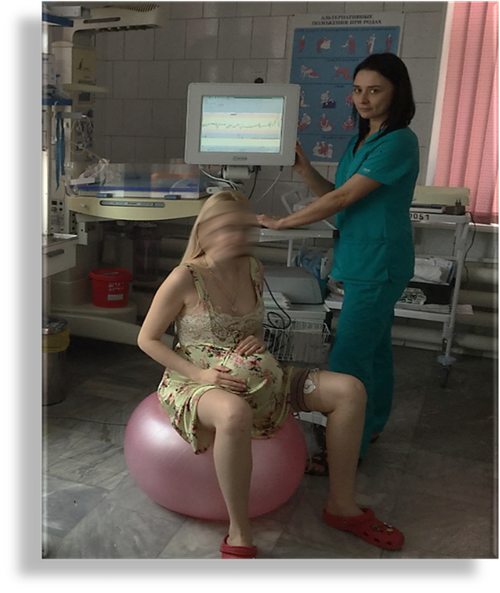
Во время родов применяются различные виды обезболивания с учетом состояния роженицы и плода. Мы часто используем приемы немедикаментозного обезболивания: вертикальное положение, мячи-фитболы, психологическая поддержка, массаж, использование в родах ванны-джакузи и душ-кабины. С целью релаксации широко применяется аудиоаналгезия: каждый родзал оборудован музыкальными колонками со встроенным голосовым помощником «Алиса». Женщина в ходе родов может сама выбирать подходящую музыку, белый шум или окружающие звуки.
Для облегчения и помощи женщине в родах часто практикуются партнерские роды. Участие партнера добавляет уверенности и спокойствия роженице, уменьшаются страхи. Спокойствие и уверенность роженицы во время родов приводит к сокращению продолжительности родов, уменьшению количества осложнений и вмешательств в процесс родов, реже требуется назначение обезболивающих препаратов. Партнером в родах может быть супруг, мама роженицы, сестра или подруга, любой близкий человек. Функции партнера - эмоциональная поддержка и физическая помощь. В родах партнер выполняет приемы массажа, помогает занять удобную позу и расслабиться, выполнять дыхательные упражнения, облегчающие процесс родов. Женщина сама принимает решение, какого партнера и когда приглашать на роды, в процессе родов партнеры могут меняться.
Наличие в родзале приспособлений для вертикальных родов позволяют снизить дискомфорт у рожающей женщины, избежать родовых травм у матери и ребенка, роды протекают более физиологично. Правильно подобранное оборудование помогает напрячь мышцы, когда это необходимо и расслабиться, чтобы набраться сил.
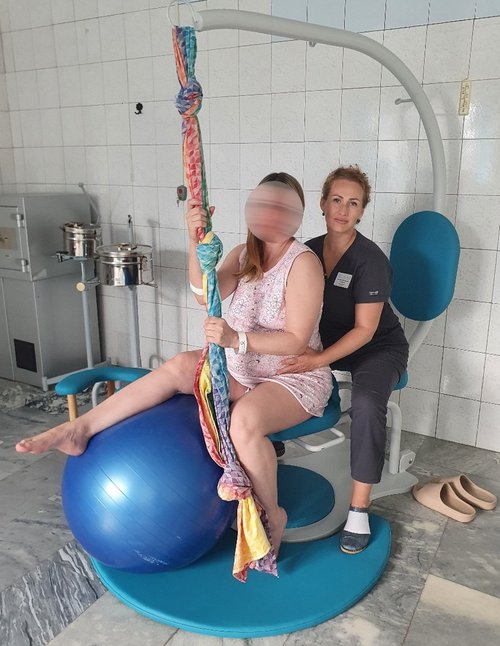
При отсутствии акушерских противопоказаний широко применяются вертикальные роды на специальных родовых стульчиках


Нахождение в теплой воде в первом периоде родов позволяет роженице расслабиться и является отличным методом для естественного обезболивания схваток.

Во всех родильных залах установлены родильные кровати-трансформеры, в первую очередь комфортные для женщин и позволяющие без труда менять положение в родах. В родах приветствуется активное поведение рожениц.
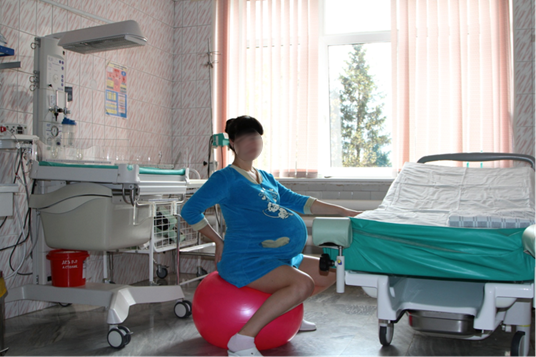
С целью обезболивания родов также используются медикаментозные методики: паравертебральная аналгезия, длительная эпидуральная аналгезия, которые обладают высоким обезболивающим эффектом, не оказывают угнетающего влияния на родовую деятельность, состояние матери и плода.
Сразу после родов, при отсутствии противопоказаний, новорожденный выкладывается на грудь матери и первый период адаптации к новой для него жизни проходит максимально комфортно и безопасно. Новорожденный остается с матерью в течение всего времени пребывания в родильном доме - как в родильном зале, так и в послеродовом отделении. К груди новорожденный прикладывается в родильном зале, опытные акушерки и врачи-неонатологи объясняют основы правильного прикладывания к груди, следят за первым прикладыванием. Врач-неонатолог присутствует на каждых родах. При рождении определяется кислотно-щелочное состояние пуповинной крови, по результатам которого дается объективная оценка состояния новорожденного.
В отделении оказывается высококвалифицированная помощь не только здоровым беременным женщинам, но и пациенткам групп высокого риска, страдающим заболеваниями сердечно-сосудистой системы, почек и мочевыводящих путей, органов дыхания и пищеварения, нервной системы и органов зрения, гинекологическими заболеваниями (миома матки, опухоли яичников, врожденные аномалии половых органов, инфантилизм), нарушениями системы гемостаза, эндокринными заболеваниями. Перинатальный центр специализируется на ведении беременности и родов в недоношенном сроке. Ребенку сразу после рождения оказывается специализированная помощь неонатологом-реаниматологом. В неонатальных отделениях центра имеется возможность выхаживания глубоконедоношенных детей и детей с экстремально низкой массой тела. Перевод глубоконедоношенного ребенка из родзала в отделение детской реанимации осуществляется в транспортном кювезе.

В родильном отделении ведутся роды через естественные родовые пути у женщин с рубцом на матке после кесарева сечения. После комплексной оценки, включающей данные анамнеза, показаний к предыдущей операции, ультразвукового исследования состояния рубца, определяется возможность проведения родов через естественные родовые пути. В перинатальном центре до 40% женщин с рубцом на матке рожают самостоятельно. Данные роды ведутся только опытными акушерами-гинекологами, в качестве обезболивания родов с рубцом на матке предпочтение отдается эпидуральной аналгезии. Максимально бережное ведение родов без акушерской агрессии, использование дополнительных методик оценки состояния плода в родах, адекватное обезболивание родов позволили добиться хороших результатов в плане низкого процента оперативных родов – 22 % кесаревых сечений на протяжении последних лет (показатель в России 29-30%, в отдельных перинатальных центрах до 55%). При этом показатели младенческой заболеваемости и перинатальной смертности остаются на низком уровне.
При наличии показаний со стороны матери или плода в родах проводится кесарево сечение. Операция производится бригадой, включающей акушеров-гинекологов, анестезиологов, неонатологов, операционную сестру, анестезистку, акушерку. Метод обезболивания при кесаревом сечении определяется анестезиологом индивидуально с учетом состояния роженицы, плода, плановостью или экстренностью операции. 95% операций проводится с использованием регионарных методов обезболивания. При проведении операции кесарева сечения используется методика аргоно-плазменной коагуляции сформированного рубца на матке и тканей передней брюшной стенки. Клинические преимущества обработки тканей аргоновой плазмой:
• сокращение кровопотери
• качественный гемостаз на обширных кровоточащих поверхностях операционного поля;
• уменьшение времени хирургического вмешательства;
• снижение риска инфицирования, оказывает антибактериальный эффект;
• хорошая регенерация тканей за счёт контролируемой глубины деструкции, минимальной травматизации органов, уменьшения инфильтрации ткани (в дальнейшем не развиваются грубые рубцовые деформации).
• формирование состоятельного мышечного рубца на матке после кесарева сечения.
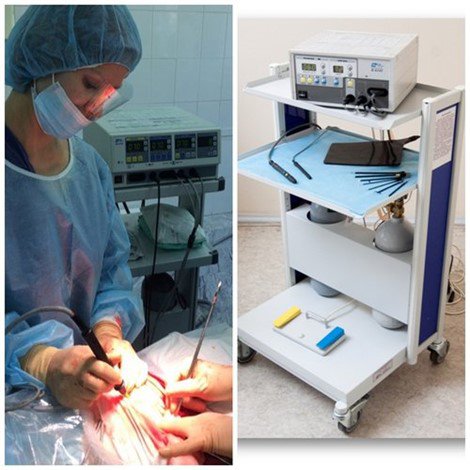
В перинатальном центре накоплен большой опыт в борьбе с акушерскими кровотечениями. При необходимости хирургического вмешательства максимально используются органосохраняющие операции, которые позволяют женщинам, перенесшим массивную кровопотерю, в дальнейшем иметь детей.
Во время операции применяется комплексная программа использования современных технологий кровесбережения (аутоплазмодонорство, интраоперационная реинфузия аутоэритроцитов с применением аппаратов селл-сейвер, нормоволемическая гемодилюция), позволяющих возвратить пациентке эритроциты, потерянные во время кесарева сечения.
По желанию женщины производится забор пуповинной крови на стволовые клетки.
Мы создаем атмосферу комфорта и заботы в условиях высокого профессионализма и новейших медицинских технологий!
Родильное отделение – сердце родильного дома!






